Epilepsia infantil
 ▷Enfermedades | El Blog de El Corte Inglés Seguros
▷Enfermedades | El Blog de El Corte Inglés Seguros
En este artículo podrás informarte acerca de
La epilepsia infantil es una enfermedad crónica que se produce por la descarga eléctrica anormal de las neuronas en la corteza cerebral. Por lo general es un trastorno de carácter benigno, transitorio y reversible. Aproximadamente un 70% de ellas, son controladas o se curan con fármacos.
Existen casos en los que la epilepsia puede mostrarse “rebelde” o refractaria a los que tienen ya tratamientos con medicación e incluso altera de manera importante la calidad de vida del niño. En estos casos cabe la posibilidad de realizar un tratamiento quirúrgico.
Se pueden dar casos de epilepsias tempranas en algunos niños con el trastorno rebelde, especialmente entre los 3 y 5 años. Para solucionarlo se puede emplear una dieta especial, la dieta cetógena, que en algunos casos puede resultar muy eficaz. Lo que se tratar es que a través de la alimentación se invierta el cociente entre las grasas y los carbohidratos que se dan al niño.
Síntomas comunes de la epilepsia
Si crees que tu hijo puede padecer epilepsia, no dudes en acudir a tu médico lo antes posible. Para reconocer que se está produciendo este trastorno puede fijarte en algunos de estos síntomas que pueden presentar:
Crisis parciales o focales. Pueden ser de dos tipos:
- Simples, en las que no se produce pérdida de conciencia.
- Complejas, se produce un desvanecimiento con pérdida de conciencia.
Estas manifestaciones se relacionan con la función cerebral de la región donde se origina la crisis.
Crisis generalizadas. Cuando se dan de manera más habitual pueden ser de varios tipos:
- Ausencias. Se produce una pérdida de la conciencia y se para la actividad del niño.
- Atónicas. Hay una caída brusca provocada por una pérdida del tono muscular.
- Generalizadas tónicas. Contracción muscular general.
- Generalizadas tónico-clónicas. Rigidez corporal con sacudidas musculares generalizadas.
Causas de la epilepsia
Aunque existen varios factores que pueden ser indicadores de porque se produce esta enfermedad, ninguno de ellos es suficiente para explicar la causa de la epilepsia. Siempre deberá ser un neuropediatra el que determine si estos tienen relación con los síntomas del niño.
Algunos de estos factores son:
- Antecedentes familiares. Que existan personas en la familia que hayan padecido crisis epilépticas, o de convulsión febril. De hecho, cuando otros miembros cercanos de la familia padecen este trastorno, salvo en contadas excepciones asociadas a ciertas enfermedades, se trata de un tipo de epilepsia con buen pronóstico en el niño.
- Presencia en la piel de manchas de color claro en alguno de los progenitores, asociado algunas veces a la esclerosis tuberosa de Bourneville.
- Existencia de dificultades durante el embarazo o en el parto.
- Que haya tenido una enfermedad infecciosa severa previamente como la meningitis.
- Que haya padecido un traumatismo craneal, etc.
No obstante, en la mayoría de las epilepsias no se encuentra ninguno de estos factores.
Es importante destacar que el 70% de los pacientes que padecen epilepsias generalizadas idiopáticas se curan. Eso sí, este porcentaje de curación depende del tipo de epilepsia que se padezca.
Los pacientes que padecen epilepsias generalizadas idiopáticas -como la ausencia infantil o las crisis tónico-clónicas del despertar- tienen una probabilidad de curación del 70% y no requieran la ingesta de más medicación pasado un periodo entre 2 y 5 años.
Por otro lado, en las epilepsias focales, aproximadamente el 50% de los pacientes, cuyas crisis se controlan plenamente con medicación, pueden llegar a prescindir de la misma al cabo de 5 años.
Aunque existen algunas formas de epilepsias que tienen un pronóstico particular. Este es el caso de la epilepsia mioclónica juvenil, que en general responde muy bien al tratamiento, pero tiene que existen un alto índice de repunte a reaparecer al intentar retirar el tratamiento.
Cómo se diagnostica
Cuando se acude al pediatra y se describen los síntomas, se derivará a un niño a un neurólogo. Después de hacer una historia de los antecedentes del niño y de su desarrollo psicomotor, se procura describir la crisis con detalle. En ella se incluirá:
- La edad de inicio de la crisis
- Las circunstancias en las que se produce, incluyendo la hora y la existencia o no de fiebre.
- El tipo de manifestaciones paroxísticas, por ejemplo, si se limita solo a un lado del cuerpo.
- La duración.
- La frecuencia con la que se ha repetido, si es el caso
Además, si es posible, se suele preguntar al niño qué nota antes de que se produzca la crisis.
El médico especialista realiza una exploración física completa del paciente, prestando especial atención sobre la piel, el desarrollo psicomotor y un examen neurológico.
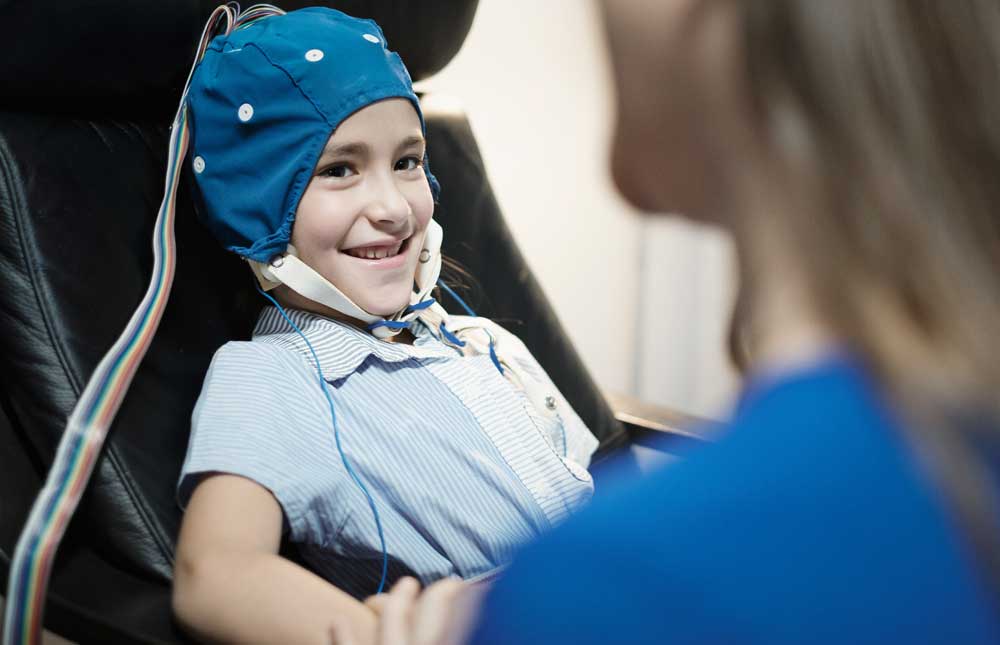
Una de las pruebas más útiles para determinar la epilepsia es el electroencefalograma. Con esta prueba se registra la actividad eléctrica generada por las neuronas de la corteza cerebral. Si se consigue registrar el electroencefalograma durante una crisis, se tiene más información sobre el inicio y desarrollo del ataque, aunque no suele ser lo común.
Cuando se les realiza esta prueba a los niños se intenta que duerman durante la misma, porque mejora la calidad técnica del examen y permite registrar anomalías que se detectan solamente durante el sueño. Para eso, se recomienda levantar al niño temprano ese día o registrarle la hora de la siesta.
Con el desarrollo de esta prueba se utilizan unas técnicas que permiten medir la reactividad del cerebro -abrir y cerrar los ojos, respirar hondamente, recibir estímulos luminosos. En algunos casos, es necesario registrar al niño durante varias horas seguidas, incluyendo una noche, generalmente recogiendo imágenes de vídeo por si tiene alguna crisis, para poderla relacionar a tiempo real con la actividad del EEG.
También se puede realizar otro tipo de pruebas que son necesarias en función de cada caso. Entre ellas se suele requerir una resonancia magnética nuclear cerebral, que suele realizarse con cortes y secuencias específicas para pacientes con epilepsia, analítica, estudios genéticos y evaluación psicopedagógica.










